
Skulle kutte – økte antibiotikabruken
– Vi er klar over at utviklingen går feil vei og er ikke stolte over det, sier smittevernoverlege Jørn-Åge Longva i Helse Møre og Romsdal HF.
Denne artikkelen er mer enn fem år gammel.
Regjeringen har bestemt at antibiotikabruken skal reduseres med 30 prosent fra 2012 til 2020. Totalt sett ble bruken redusert med 13 prosent de tre første årene, men fortsatt er det langt igjen til målet.
Feil bruk av antibiotika kan føre til utvikling av resistente bakterier, som er et alvorlig og økende problem i hele verden. Det er i hovedsak bruk av bredspektret antibiotika som driver økningen av multiresistente bakterier.
Rapporten fra Norsk overvåkingssystem for antibiotikaresistens hos mikrober (NORM) avdekker utviklingen i forskrivningen av utvalgte bredspektrede antibiotika ved norske sykehus. Statistikken baserer seg på sykehusets forbruk av antibiotika fordelt på antall liggedøgn.
(Klikk på grafen for større versjon. Kilde: NORM/NORM-vet 2015)
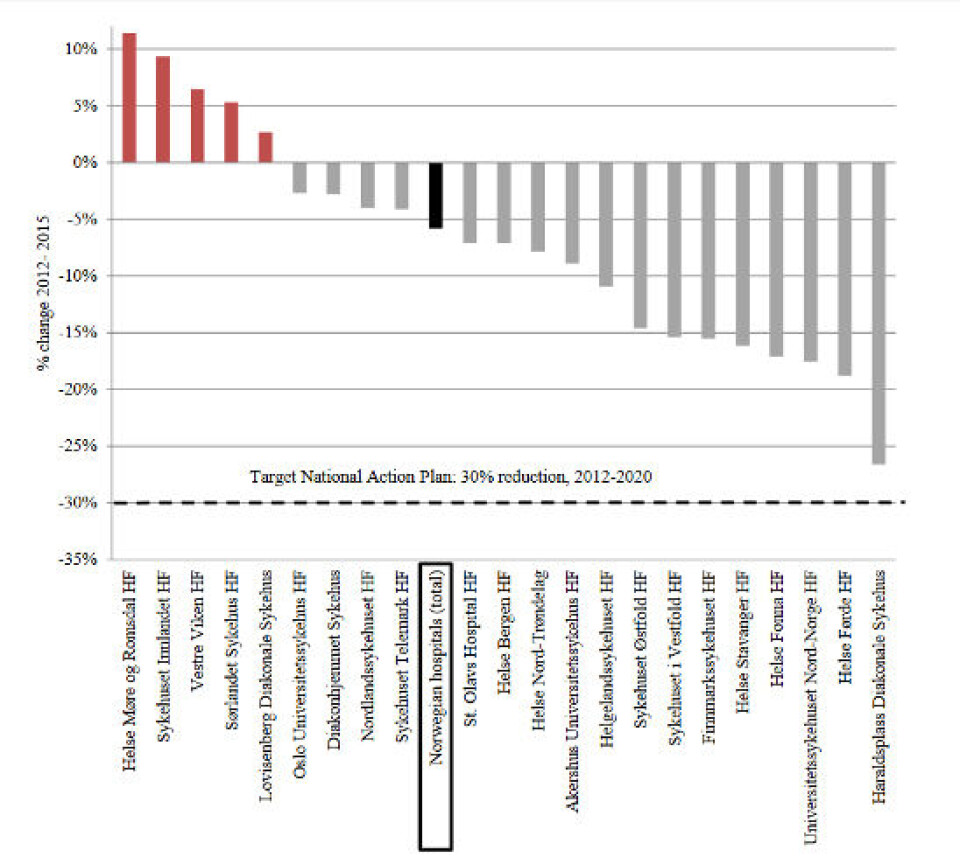
Haraldsplass reduserte mest
Best ut kommer Haraldsplass Diakonale Sykehus i Bergen, som har redusert bruken med 26 prosent siden 2012.
– Vi var tidlig ute med å ta aktivt i bruk den nye antibiotikaveilederen og har hatt fokus på antibiotika og infeksjoner i mange år, sier smittevernoverlege Ottar Hope på Haraldsplass Diakonale sykehus.
Han tror også legenes nærhet til mikrobiologisk laboratorium, avdelingsvise rapporter over eget forbruk og antibiotikavisitter på kirurgen har bidratt til at sykehuset i flere år har vært «best i klassen».
Økte med 11 prosent
I samme periode har Helse Møre og Romsdal HF gått motsatt vei og økt bruken med 11 prosent. Også Sykehuset Innlandet, Vestre Viken, Sørlandet Sykehus og Lovisenberg Diakonale Sykehus har økt bruken, stikk i strid med nasjonale målsetninger.
Helse Møre og Romsdal brukte i 2015 elleve prosent mer antibiotika enn året før. Tallene fra 2016 er foreløpig ikke klare.
– Vi er klar over at utviklingen går feil vei og er ikke stolte over det, sier smittevernoverlege Jørn-Åge Longva i Helse Møre og Romsdal HF.
– Helt klart en jobb å gjøre
– Hva er grunnen til den negative utviklingen?
– Vi har ikke jobbet målrettet og systematisk med dette. I fjor vår startet vi med antibiotikastyringsprogram, og håper at trenden skal snu. Vi har helt klart en jobb å gjøre med ansvarliggjøring av både ledere og den enkelte lege, sier Longva.
– Det området som er enklest å hente ut gevinst fra er på lungebetennelse. Her er det mange som behandler med bredspektret antibiotika for å sikre seg, og spesielt kortere behandlingslengde blir viktig. Vi må bli flinkere til å følge retningslinjene. Både opplæring, kulturendring og holdningsendring må til, sier smittevernoverlegen.
Femdobling uten grunn
Nest etter Haraldsplass Sykehus er det Universitetssykehuset i Nord-Norge (UNN) som har redusert bruken mest. Lederen for antibiotikateamet der har følgende råd til sykehusene som sliter:
– Startpunktet er at det må komme et veldig tydelig signal og mandat fra toppledelsen om at denne skuta må man snu. I alle sykehus finnes det mange kompetente og entusiastiske folk som kan og vil jobbe med dette, men de får ikke gjennomslag hvis det ikke er staket ut retning for hvor man skal. På UNN var vi også tidlig ute med å produsere egen statistikk til avdelingene som viser hvilke og hvor mye antibiotika de bruker over tid. De fleste blir først interessert når de ser oversikter over eget forbruk, sier Gunnar S. Simonsen.
De siste 20 årene har det vært en femdobling i bruken av noen av de bredspektrede midlene, uten at det har vært grunn til det, ifølge Per Espen Akselsen ved Antibiotikasenteret for spesialisthelsetjenesten.
– Det har oppstått uvaner fordi preparatene er lette å bruke og uten bivirkninger for den enkelte pasient. At de er resistensdrivende i den store sammenhengen, ser man ikke så lett.
Fastlegene skriver ut mest
Selv om sykehus bare står for drøye syv prosent av all antibiotikabruk til mennesker i Norge, har sykehusene en viktig rolle i dette arbeidet.
– Sykehus kan anses som drivhus for antibiotikaresistente bakterier. Når bakteriene spres i avdelinger med sårbare pasienter vil noen av disse få alvorlige infeksjoner og dø. I Norge er dette foreløpig svært sjelden, men i land med mer antibiotikaresistens er dette en betydelig risiko i intensivavdelinger, brannskadeenheter, nyfødtavdelinger, for kreftpasienter og de som har gjennomgått omfattende kirurgi, sier Akselsen.
















