
GODKJENT: Barthold Vonen, direktør for Senter for klinisk dokumentasjon og evaluering (SKDE), setter i all hovedsak et godkjentstempel på hvordan helseregionene har ivaretatt sitt sørge-for-ansvar under pandemien, men peker også på variasjoner i aktivitet og beredskapsnivå.
Foto: Vidar SandnesRapport: Etterslepet er størst der smitten var minst
De store sykehusene i nord, som har hatt minst covid-19-belastning, har stått nesten dobbelt så lenge i gul beredskap som andre. Også etterslepet er størst i Nord-Norge, viser en fersk rapport. – Jeg skjønner ikke hvorfor det har skjedd, sier SKDE-sjefen.
Denne artikkelen er mer enn fire år gammel.
Senter for klinisk dokumentasjon og evaluering (SKDE) har, i samarbeid med de fire helseregionene, undersøkt hvordan koronapandemien har påvirket spesialisthelsetjenesten.
Det er gjort analyser av psykiatri og rusbehandling, «nødvendige» somatiske helsetjenester, tjenester med usikker helsegevinst og omfang og håndtering av nedtak av kapasitet.
Rapporten «Sørge-for-ansvaret under koronapandemien» er også sendt Koronakommisjonen.
Mange venter i nord
Prosjektgruppa skriver at etter et betydelig fall i aktiviteten i perioden mars til mai har det generelt vært en tilnærmet normalisering mot en ny normal fra og med juni 2020.
«Men antallet ventende pasienter er noe økt i september 2020 sammenlignet med 2019, og økningen er særlig stor i Helse Nord», påpekes det videre
Det er påfallende at etterslepet er størst i nord. Det var jo ikke der belastningen var størst. Barthold Vonen, direktør SKDE
– Jeg skjønner ikke hvorfor det har skjedd. Det er påfallende at etterslepet er størst i nord. Det var jo ikke der belastningen var størst, sier Barthold Vonen, som er direktør i SKDE.
– Det er også et tankekors at de mest pressede sykehusene med de trangeste forholdene, for eksempel Sykehuset Østfold og Ahus, er blant dem som har hatt lavest reduksjon i døgnopphold i perioden januar – september 2020 sammenlignet med 2019, sier han videre.
Her kan du lese hva Cecilie Daae, administrerende direktør i Helse Nord, svarer.
Beredskapsnivå og belastning
Det var, og er, særlig i Oslo-området at covid-19-belastningen i spesialisthelsetjenesten har vært størst. Helseforetakene i Nord, Midt-Norge og Vest har hatt et sengebelegg for covid-19-pasienter som ligger under landet sett under ett.
Men, i analysene finner man ingen klar sammenheng mellom belastningen og beredskapsnivå.
St. Olavs hospital HF etablerte som første helseforetak i Norge «pandemisk årvåkenhet», hvilket tilsvarer grønn beredskap, 15. februar 2020. Rundt 15. mars var alle norske helseforetak, samt Diakonhjemmet og Lovisenberg diakonale sykehus, i gul beredskap.
De fleste foretakene gikk igjen over til grønn beredskap i midten av april, mens fire foretak opprettholdt gul beredskap godt ut i mai/juni.
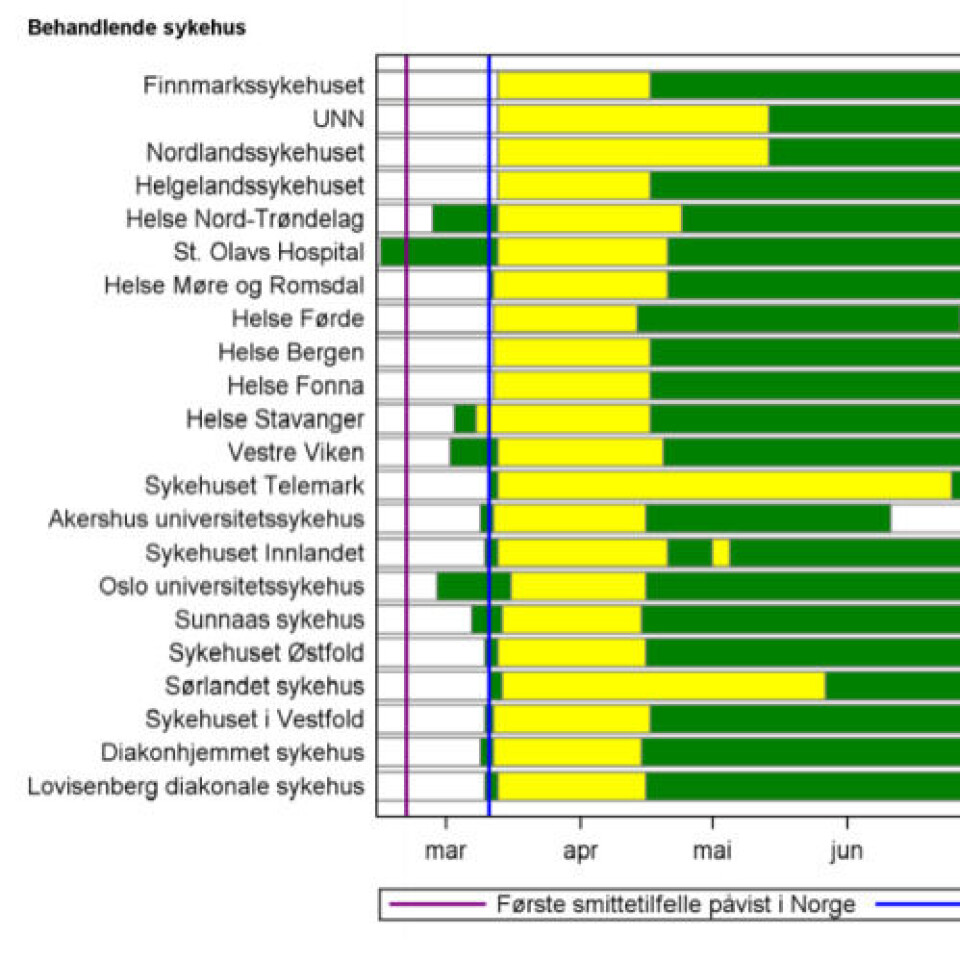
Sykehuset Telemark HF, Sørlandet sykehus HF, Universitetssykehuset i Nord-Norge HF og Nordlandssykehuset HF sto relativt lenge i gul beredskap sammenlignet med andre helseforetak.
Akershus universitetssykehus ut av beredskap allerede i juni. Sykehuset Telemark avviklet gul beredskap først i august. Ved utgangen av oktober var de fleste helseforetak fortsatt i grønn beredskap.
Dårlig forberedt
Prosjektgruppen anerkjenner at usikkerheten rundt pandemiutviklingen i Norge gjorde det nødvendig med omfattende tiltak og betydelig replanlegging for å sikre kapasitet i spesialisthelsetjenesten. Og de slår fast at spesialisthelsetjenesten generelt sett har lykkes i å ivareta sitt «sørge-for-ansvar».
Likevel finner de det naturlig å se nærmere på om det finnes noen erfaringer man kan trekke med seg videre i pandemien, eller ved fremtidige helsekriser.
«Ut fra våre analyser var nedstengning og omprioritering tilsynelatende dårlig forberedt», skriver de.
Det er helseforetakene selv som bestemmer sitt beredskapsnivå, men det ikke finnes mer enn en veldig generell beskrivelse av de ulike nivåene, grønt, gult og rødt, noe som kan være en del av forklaringen på variasjonene.
– Når man tar ned aktiviteten under en helsekrise, så finnes det ikke sentrale føringer for hvem man skal ta imot og hvem man ikke skal ta imot, sier Vonen.
– Mener du at det bør være en nasjonale krav til hvem som skal behandles og ikke under helsekriser?
– Jeg mener det det bør være tydeligere føringer for hvilke pasienter man skal skjermes og hvem som kan vente, sier han, og viser til eget kapittel om «nødvendige helsetjenester» i rapporten.
– Det er ikke en vanlig formulering, men en erkjennelse av at noe er viktigere enn annet. Vi anbefaler sykehusene om å være tydelige på at de har bår evne og vilje til å ta imot øyeblikkelig hjelp og ha en trygg plan for disse pasientene.
Minst smitte – størst nedgang i aktivitet
Det er også overraskende at reduksjonen i aktivitet er større i de opptaksområdene som har hatt minst belastning, ifølger rapporten.
Særlig gjelder det i Nord-Norge:
«Verken bosatte i opptaksområdene tilhørende Lovisenberg diakonale sykehus, Diakonhjemmet, Akershus universitetssykehus, Oslo universitetssykehus eller Vestre Viken skiller seg ut med lavere aktivitet i pandemiens første fase, da belastningen knyttet til covid-19-pasienter var størst. Tvert imot er det for bosatte i Nord-Norge aktivitetsnedgangen synes å være størst», påpekes det.
Færre infarktinnleggelser
Prosjektgruppa, som er ledet av SKDE, konkluderer med at sørge-for-ansvaret samlet sett er ivaretatt og mener at prioriterte pasienter har blitt skjermet, selv om enkelte pasientgrupper kan ha opplevd helsetap.
Det vises blant annet til at antallet akuttinnleggelser for pasienter med hjerteinfarkt ble redusert med 17 prosent mellom 13. mars og 20. april 2020, i forhold til samme periode i 2019.
Det samme gjelder akuttinnleggelser for hjerneslag, som ble redusert med 6 prosent i samme periode. Norsk hjerneslagregister, som mottar registreringer direkte fra sykehusene og rapporterer for en litt lengre periode, ser en nedgang i hjerneslagpasienter med 13 prosent fra mars til mai 2020.
















